Cardiología 2025/2026
|
|
Título del Test:
 Cardiología 2025/2026 Descripción: Test recopilatorio preguntas años previos |



| Comentarios |
|---|
NO HAY REGISTROS |
|
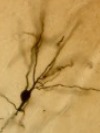
Respecto a la insuficiencia cardiaca. Señale la respuesta incorrecta: a) La vasopresina favorece la hiponatremia. b) La angiotensina II es un potente vasoconstrictor. c) La aldosterona favorece la retención de Na y agua. d) El primer mecanismo de compensación en la insuficiencia cardiaca (IC) es el aumento de la precarga. e) La vasoconstricción y reducción del aporte de Na en la mácula densa activa la secreción de Angiotensina II. Paciente mujer de 63 años con insuficiencia renal, que acude a Urgencias por clínica de dolor torácico opresivo irradiado a espalda y cuello, con disnea asociada de veinte minutos de evolución. En la exploración física presenta crepitantes bibasales y se ausculta arritmia. El ECG se muestra en la Figura 2. Se realiza analítica con Pro-BNP: 9876 ng/dl, CKMB: 2678/62 y Troponina (TnI: 1450). Para estratificar su riesgo se considerarán todas las variables excepto una: a) Cambios dinámicos del ST o de la onda T. b) Presencia de insuficiencia renal crónica con FG <60. c) Presencia de diabetes mellitus. d) Presencia de TnI positivas. e) Presencia de fibrilación auricular. Paciente varón de 67 años, hipertenso, fumador importante y dispnéico. Refiere dolor centrotorácico irradiado a espalda habitualmente cuando sube un tramo de escalera. Le ocurre desde hace más de seis meses y cede con un comprimido de cafinitrina SL en menos de 5 minutos. Señale la aseveración correcta respecto al cuadro de este paciente: a) En la ecocardiografía con dobutamina, si tras dosis bajas recupera motilidad, se debe a necrosis transmural. b) El TC multicorte está indicado en pacientes con pruebas de esfuerzo concluyentes. c) La ergometría se considera positiva si provoca dolor o descenso del ST > 1mm. d) Tras la valoración clínica, estaría indicada ecocardiografía transtorácica como primera prueba. e) La gammagrafía permite visualizar zonas hiperperfundidas. Un paciente de 58 años consulta por dolor torácico súbito e intenso, irradiado a la espalda. La TC confirma disección de aorta tipo A (clasificación de Stanford). ¿Cuál es la conducta más adecuada?. a) Emergencia quirúrgica: tratamiento quirúrgico inmediato. b) Anticoagulación inmediata con heparina de bajo peso molecular. c) Control médico con betabloqueantes y seguimiento ambulatorio. d) Endoprótesis aórtica (stent) como primera elección. Cuál de los siguientes canales iónicos están implicados con más frecuencia en el síndrome de QT corto congénito?. a) Mutaciones en canales de calcio tipo L (CACNA1C, CACNB2, CACNA2D1) que aumentan entrada de calcio. b) Alteración del intercambiador Na /Ca² (NCX). c) Mutaciones en canales de sodio (SCN5A) que retrasan la inactivación. d) Disfunción de la bomba Na /K -ATPasa. e) Mutaciones en canales de potasio (KCNH2, KCNQ1, KCNJ2) que aumentan la repolarización. Respecto a la siguientes asociaciones en relación a las cardiopatías congénitas señale la respuesta correcta. a) Estenosis subaórtica - soplo diastólico rudo de elevada intensidad. b) Ductus arterioso persistente - soplo continuo o sistodiastólico en zona infraclavicular. c) Comunicación interauricular (CIA) - soplo pansistólico en foco mitral. d) Comunicación interventricular (CIV) - desdoblamiento fijo del segundo ruido. e) Transposición de grandes arterias - no suelen asociar CIA, ductus o CIV. Un paciente varón de 84 años con excelente calidad de vida acude por disnea y palpitaciones a Urgencias. En la exploración física se destaca un soplo sistólico eyectivo que respeta el segundo ruido, y crepitantes bibasales. En los miembros inferiores se destacan ligeros edemas. La tensión arterial es de 190/95 mmHg y la glucemia de 238 mg/dl. En el ECG se destaca una fibrilación auricular con respuesta ventricular a 152 lpm. Señale la respuesta incorrecta: a) El riesgo de ACV aumenta con el score CHA2DS2-VASc. b) Uno de los tratamientos invasivos es la ablación de venas pulmonares. c) Existen nuevos fármacos anticoagulantes sin necesidad de controles periódicos. d) Si FA persistente, se debe anticoagular antes de cardiovertir a ritmo sinusal. e) El tamaño de la aurícula izquierda no influye en las probabilidades de cardioversión. Paciente varón de 76 años, DM2, con antecedente de cáncer de pulmón, que acude con disnea marcada de larga evolución y edemas con fóvea en MMII. El ECG y la ecocardiografía muestra en la Figura 9. El cateterismo cardiaco mostró unas presiones telediastólicas ventriculares muy elevadas y desiguales. ¿Qué es más probable ante estos datos?. a) Se trata de una miocardiopatía restrictiva. b) Tanto la miocardiopatía restrictiva como la pericarditis constrictiva son diagnósticos probables. c) Disfunción diastólica por miocardiopatía hipertrófica obstructiva. d) Cardiopatía hipertensiva severa. e) Miocardiopatía constrictiva secundaria a taponamiento. Señale la aseveración incorrecta respecto a la fibrilación auricular (FA): a) Una paciente mujer, de 66 años, con insuficiencia mitral severa, diabética, fumadora presentará un CHADsVASC de 4. b) La principal etiología de la fibrilación auricular es el envejecimiento. c) Un episodio de FA paroxística es aquel autolimitado en la mayoría de los casos durante 7 dias. d) En el caso anterior de la mujer de 66 años, se recomienda iniciar la anticoagulación; si es un varón se recomienda iniciar a partir de 2 o más puntos de CHADsVASC. e) El método más rápido para restablecer la estabilidad hemodinámica en el caso de la FA es la cardioversión eléctrica. Paciente mujer que en la consulta externa de Cardiología refiere sensación de disnea con dificultad para subir dos tramos de escalera, requiriendo dos almohadas para dormir. En la exploración se encuentra arrítmica, con frecuencia cardiaca aproximada de 110 lpm. El resultado de la ecocardiografía se muestra en la figura. Señale lo que no es cierto en esta paciente. a) Si se utiliza el Doppler pulsado, únicamente se verá la onda E en el flujo de llenado del VI. b) La imagen ecocardiográfica es una imagen bidimensional, paraesternal largo con Doppler color. c) Presencia de tercer ruido. d) Soplo sistólico regurgitante, de alta frecuencia, irradiado a axila. e) Se espera encontrar un pulso carotideo de ascenso rápido. Paciente varón de 61 años de edad con sobrepeso, hipertenso y diabético. Refiere disnea desde hace cuatro semanas con dificultad para subir dos tramos de escaleras. Presenta edemas ligeros con fóvea en MMII. El ecocardiograma en el eje paraesternal largo muestra hipertrofia ligera del ventrículo izquierdo (12mm de septo y pared posterior, respectivamente), con función sistólica conservada. La aurícula izquierda mide 51 mm, encontrándose dilatada. La ecocardiografía se muestra en la Figura 7. Señale la respuesta incorrecta respecto al tratamiento médico a pautar: a) Los IECAs y ARAII están indicados porque reducen la hipertrofia y mejoran relajación ventricular. Se puede asociar a otros inhibidores directos e la renina sin riesgo. b) Las tiazidas y derivados son diuréticos de primera línea. Actúan en el túbulo distal y aumentan la reabsorción de sodio. c) Los antagonistas del calcio mejoran la distensibilidad. Pueden actuar también a nivel periférico produciendo vasodilatación. d) Los betabloqueantes adrenérgicos mejoran el llenado ventricular y reducen la frecuencia cardiaca y asociados a diuréticos incrementan el riesgo de aparición de nueva diabetes. e) Todas son correctas. Señale la respuesta incorrecta respecto al marcapasos?: a) La falta de sincronía en la contracción ventricular afecta de forma negativa la función ventricular. b) Se recomienda en paciente con insuficiencia cardiaca CF III-IV de la NYHA, en ritmo sinusal. c) El resincronizador consta de un cable en aurícula derecha, otro en ventrículo derecho y un tercero en una vena lateral a través del seno coronario. d) El intervalo de QRS tiene que ser igual o mayor a 150 ms. e) Para implantarlo la fracción de eyección ha de ser igual o menor a 35%. El diagnóstico de la pericarditis constrictiva a través de la ecocardiografía se apoya en los siguientes datos excepto: a) El movimiento protodiastólico del tabique no es exclusivo de la pericarditis constrictiva. b) A diferencia de la miocardiopatía constrictiva, no existe variaciones cíclicas en las ondas de llenado tanto en cavidades derechas como izquierdas. c) Las velocidades del anillo mitral son normales o aumentadas. d) El llenado mitral es rápido y brusco en su primera fase (onda E) lo que da un patrón diastólico III. e) Hallazgo de movimiento brusco hacia delante del tabique interventricular al inicio de la diástole. Un paciente con historia previa de pericarditis aguda que ingresa por un nuevo episodio. ¿Cómo lo tratarías para evitar recurrencias?. a) Aspirina cada ocho horas. b) Colchicina asociada a aspirina o antiinflamatorios. c) Prednisona. d) Prednisona asociada a aspirina o antiinflamatorios. e) Tratamiento tuberculostático. Paciente mujer que en la consulta externa de Cardiología refiere sensación de disnea con dificultad para subir dos tramos de escalera, requiriendo dos almohadas para dormir. El resultado de la ecocardiografía se muestra en la figura 6. Señale lo que no esperaría encontrar en la exploración de dicha paciente. a) Latido de la punta desplazado hacia fuera y hacia abajo. b) Soplo sistólico regurgitante , de alta frecuencia, irradiado a axila. c) Pulso carotídeo de ascenso rápido. d) Presencia de tercer ruido. e) Todas las respuestas anteriores son correctas. Paciente varon de 78 años de edad, hipertenso, diabetico y fumador que presenta disnea a ligeros esfuerzos y dolor torácico de características opresivas. Presenta soplo sistólico eyectivo irradiado a carótidas, que no se modifica con la maniobra de Valsalva. ¿En que situación se considera que el paciente esta en situación severa?. a) Si en la ecocardiografía se detecta un gradiente superior de 35 mmHg. b) Si el soplo es muy rudo. c) Si en la ecocardiografía se detecta un área valvular menor de 1 cm². d) Si la velocidad en el tracto de salida del ventrículo izquierdo es mayor de 3 m/s. e) Si el soplo es largo y rudo. Un paciente de 37 años de edad acude a la consulta por disnea y angina de moderados esfuerzos. A la exploración se advierte un soplo sistólico en el borde esternal izquierdo que se acentúa con la maniobra de Valsalva. El ECG muestra aumento del voltaje en varias derivaciones y depresión del segmento ST en I, a VL y de V4 a V6. La radiografía de tórax es normal. ¿Cuál es el diagnóstico más probable?. a) Miocardiopatía dilatada con insuficiencia mitral. b) Cardiopatía isquémica. c) Estenosis valvular aórtica. d) Prolapso de la válvula mitral. e) Miocardiopatía hipertrófica. Dentro de los factores de riesgo de muerte súbita en el paciente con miocardiopatía hipertrófica no se incluye uno de los siguientes, señálelo. a) Respuesta anormal de la presión arterial durante la prueba de esfuerzo. b) Dos o más síncopes inexplicados en un año. c) Taquicardia ventricular sostenida. d) Antecedentes familiares de muerte súbita. e) Presencia de fibrilación auricular. Paciente varón de 82 años, hipertenso sin otro factor de riesgo cardiovascular que acude a urgencias por cuadro sincopal, con el ECG que se muestra en la figura 4. ¿Qué diagnóstico sospecharía?. a) Bloqueo auriculoventricular de tercer grado infrahísiano. b) Bloqueo auriculoventricular de segundo grado tipo Mobitz II. c) Bradicardia sinusal con bloqueo de rama izquierda. d) Bloqueo auriculoventricular de tercer grado suprahísiano. e) Bloqueo auriculoventricular de segundo grado tipo Mobitz I. Respecto a la miocardiopatía restrictiva. Señale la respuesta FALSA: a) La curva de presión diastólica ventricular muestra a veces la imagen típica de dipplateau. b) Una función sistólica normal o poco alterada. c) No existe afectación de la función diastólica. d) Ausencia de dilatación ventricular o cardiomegalia. e) Aumento de la presión venosa yugular que se acentúa con la inspiración. En lo que se refiere al taponamiento pericárdico, ¿cuál de los siguientes enunciados NO es correcto?. a) Es habitual la presencia de pulso arterial paradójico. b) El registro venoso yugular permite objetivar un colapso x muy profundo. c) El colapso ventricular derecho es muy específico para el diagnóstico. d) La radiografía de tórax resulta muy útil para el diagnóstico. e) El colapso auricular derecho es muy sensible para el diagnóstico. Cual de las siguientes afirmaciones no se asocia con un incremento de riesgo de MS en la miocardiopatía hipertrófica. a) La severidad del gradiente en el tracto de salida del ventrículo izquierdo obstructiva. b) Presencia de taquicardia ventricular no sostenida en el Holter ECG. c) Historia familiar de muerte súbita en relación con la miocardiopatía hipertrófica. d) Taquicardia ventricular sostenida. e) Diagnóstico en la juventud. La precarga cardiaca disminuye cuando se produce: a) Un aumento del flujo sanguíneo coronario. b) Un aumento de la complianza venosa. c) Un aumento de la postcarga. d) Una disminución de la contractilidad miocárdica. e) Una disminución de la permeabilidad capilar. ¿Cuál de los siguientes síntomas asociados con la hipertensión arterial tiene peor pronóstico?. a) Taquicardia y temblor. b) Sudoración profusa. c) Cefalea nucal vespertina. d) Epistaxis de 30 minutos de duración. e) Pérdida brusca de fuerza de pierna y brazo derechos de 10 minutos de duración. Paciente mujer que refiere varios años de disnea progresiva, incremento del perímetro abdominal y edemas en MMII hasta rodillas. Se le solicita una radiografía de tórax, una ecocardiografía y un TC: a) Fisiopatológicamente, la parte inicial de la diástole está conservada. b) El cateterismo cardiaco mostrará presiones marcadamente elevadas en cavidades derechas respecto a las cavidades izquierdas. c) El tratamiento de elección es quirúrgico. d) Las manifestaciones clínicas de esta entidad se deben a la congestión venosa. e) La curva de presión de ambos ventrículos será tipo dip-plateau con descenso brusco en protodiástole. ¿Cuál es la patología que se observa en la imagen anterior (TC torácico y radiografía de tórax) en una paciente con disnea progresiva, ascitis y edemas en miembros inferiores?. a) Tromboembolismo pulmonar. b) Miocardiopatía dilatada. c) Pericarditis constrictiva. d) Insuficiencia tricuspídea severa. e) Miocardiopatía restrictiva. Paciente mujer que en la consulta externa de Cardiología refiere sensación de disnea con dificultad para subir dos tramos de escaleras, requiriendo dos almohadas para dormir. En el resultado de la ecocardiografía se muestra en la Figura 6. Señale lo que no esperaría encontrar en la exploración de dicha paciente. a) Presencia de tercer ruido. b) Latido de la punta desplazado hacia fuera y hacia abajo. c) Pulso carotídeo de ascenso rápido. d) Soplo sistólico regurgitante, de alta frecuencia, irradiado a axila. e) Todas son correctas. Paciente mujer de 69 años hipertensa, fumadora, diez cigarrillos diarios y dislipémica. Acude a consulta externa de Cardiología y refiere dolor torácico irradiado a mandíbula, habitualmente sólo cuando tiene que subir cuestas, controlado desde hace más de seis meses, CCS II que cede con un comprimido de nitroglicerina al cabo de 5 minutos. Señale la afirmación correcta respecto al cuadro de esta paciente. a) La ergometría se considera positiva si provoca dolor o descenso del ST > 1mm. b) La gammagrafía permite la visualización de las zonas hiperperfundidas, en esfuerzo y reposo. c) En la ecocardiografía con dobutamina, si tras recibir dosis bajas de dobutamina recupera la motilidad se debe a la presencia necrosis transmural. d) Tras la valoración clínica, estaría indicado la realización de una ecocardiografía transtorácica como primera prueba complementaria. e) El TC multicorte está indicada en pacientes con pruebas de esfuerzo concluyentes. En un paciente con endocarditis infecciosa endógena causada por Staphylococcus aureus resistente a meticilina (MRSA), ¿cuál es el tratamiento antibiótico de elección?. a) Oxacilina IV. b) Cefazolina IV. c) Vancomicina IV. d) Cloxacilina IV. e) Ampicilina-sulbactam IV. Respecto a la escala CHA₂DS₂-VASc para estratificación de riesgo embólico en fibrilación auricular, señale cuál de los siguientes NO es un factor de riesgo incluido: a) Hipertensión arterial. b) Enfermedad vascular periférica. c) Sexo femenino. d) Tabaquismo activo. e) Diabetes mellitus. En la escala CHA₂DS₂-VASc, ¿cuál de los siguientes no se considera factor de riesgo?. a) Antecedente de ictus o AIT. b) Edad ≥75 años. c) Enfermedad arterial periférica. d) Dislipidemia. e) Insuficiencia cardiaca. En la clasificación de la disección aórtica aguda se entiende por disección tipo B: a) La que afecta al tronco celiaco. b) La que tiene la puerta de entrada en Aorta ascendente y el flan continua hasta la bifurcación de la ilíaca. c) La que afecta a la aorta ascendente. d) La que tiene su puerta de entrada distal a la salida de la arteria subclavia izquierda. e) La que se origina infrarrenal. ¿En qué paciente indicaría una cirugía urgente por tratarse de una emergencia quirúrgica?. a) Paciente con dolor súbito interescapular que ha durado 30 minutos y ha cedido con reposo que presenta imagen de flap desde el origen de la subclavia izquierda hasta la bifurcación de la iliaca. b) Paciente con dolor tipo puñalada de inicio súbito que se ha iniciado precordial irradiado hacia la mandíbula y luego hacia la espalda y actualmente miembro inferior izquierdo al que se le ha realizado un TAC y se informa como disección aorta ascendente con derrame pericardio severo. c) Disección tipo B Stanford. d) Aneurisma de la aorta torácica descendente de 51 mm de diámetro. e) Disección tipo III. Respecto al tratamiento de la disección aórtica tipo B (Stanford B), ¿cuál de las siguientes afirmaciones es correcta?. a) El tratamiento inicial es siempre quirúrgico. b) Todos los pacientes requieren endoprótesis (TEVAR) de forma profiláctica. c) El tratamiento médico con control estricto de la presión arterial es la primera elección en casos no complicados. d) La cirugía abierta es la opción preferida incluso en pacientes estables. e) El tratamiento médico está contraindicado. En la disección aórtica tipo B (Stanford B), ¿en cuál de los siguientes casos estaría indicada la colocación de endoprótesis (TEVAR)?. a) Paciente estable, sin dolor y con presión arterial bien controlada. b) Disección crónica asintomática con diámetro aórtico de 40 mm. c) Disección tipo B no complicada en paciente joven. d) Disección aguda con isquemia mesentérica y dolor persistente a pesar de tratamiento. e) Disección de aorta ascendente con derrame pericárdico. ¿Cuál de las siguientes manifestaciones clínicas corresponde al síndrome de Leriche?. a) Dolor torácico opresivo irradiado a brazo izquierdo. b) Claudicación intermitente en glúteos y muslos, ausencia de pulsos femorales e impotencia sexual. c) Soplo sistólico en foco aórtico con irradiación a cuello. d) Dolor abdominal posprandial y pérdida de peso progresiva. e) Dolor súbito e intenso en fosa lumbar con hematuria. Un varón de 58 años, fumador intenso, consulta por dolor en glúteos y muslos al caminar, impotencia sexual y ausencia de pulsos femorales. ¿Cuál es el diagnóstico más probable?. a) Enfermedad arterial periférica femoropoplítea. b) Trombosis venosa profunda. c) Síndrome de Leriche. d) Isquemia mesentérica crónica. e) Estenosis de la arteria renal. En relación con el estudio electrofisiológico (EEF) en el síndrome de Brugada, señale la respuesta correcta: a) Su utilidad principal es la estratificación de riesgo arrítmico, aunque su valor pronóstico es controvertido. b) Es la prueba de elección para confirmar el diagnóstico en pacientes con ECG tipo 2. c) Siempre permite predecir con certeza el riesgo de muerte súbita. d) Está indicado de forma rutinaria en todos los pacientes con sospecha de Brugada. e) Es capaz de transformar un patrón tipo 2 en un patrón tipo 1. Varón de 35 años, asintomático, con antecedente familiar de muerte súbita. En el ECG se observa un patrón Brugada tipo 2 (saddle-back). ¿Cuál es el papel del estudio electrofisiológico (EEF) en este contexto?. a) Confirmar el diagnóstico de síndrome de Brugada. b) Descartar definitivamente la enfermedad si es negativo. c) Inducir un patrón tipo 1 en el ECG para establecer el diagnóstico. d) Estratificar el riesgo arrítmico si se confirma el diagnóstico, aunque su valor pronóstico es controvertido. e) No tiene ninguna utilidad en esta patología. El siguiente electro se corresponde con:¿Cuál es la entidad clínica a la que corresponden los patrones electrocardiográficos mostrados (tipo I, II y III en V1-V3)?. a) Síndrome de QT corto. b) Síndrome de Brugada. c) Bloqueo completo de rama derecha. d) Taquicardia ventricular polimórfica catecolaminérgica. e) Miocardiopatía arritmogénica del ventrículo derecho. Varón hipertenso de 68 años que acude por tercera vez en 1 año a urgencias por palpitaciones presentando ECG (Figura 2). Elige la actitud terapéutica más correcta: a) Indicaría la ablación del istmo cavotricuspídeo. b) La anticoagulación oral no está indicada. c) Pautaría amiodarona, la mejor opción para la cardioversión. d) Indicaría betabloqueantes para prevenir recurrencias. e) Pautaría adenosina en urgencias para revertir la taquicardia. Respecto a los soplos cardíacos, señale la opción falsa. a) La estenosis aórtica produce un soplo mesosistólico eyectivo, rudo, que irradia al cuello. b) La insuficiencia mitral origina un soplo holosistólico en foco mitral, que se irradia a la axila. c) El prolapso mitral produce clic de apertura. d) La estenosis mitral produce un soplo diastólico en ruflo, precedido por chasquido de apertura. Señale la aseveración incorrecta: a) Los pacientes con riesgo intermedio-alto tienen indicación de coronariografía. b) Los SCASEST se deben a la obstrucción incompleta de la luz vascular por un trombo. c) Aproximadamente el 23% de los pacientes con SCASEST fallecen durante los primeros seis meses. d) En el 15% de los casos, los pacientes no muestran lesiones significativas en la coronariografía y se clasifican como IM II. e) Los pacientes con SCASEST son candidatos de AAS, clopidogrel o ticagrelor, heparina de bajo peso molecular, y en caso de alto riesgo un antagonista de GPIIbIIIa, además del tratamiento antianginoso. Paciente varón de 56 años con DM, HTA y fumador que acude al servicio de Urgencias con clínica de dolor torácico opresivo, irradiado a espalda de 15 minutos de duración. Adicionalmente presenta sudoración profusa, y malestar generalizado. Se realiza electrocardiograma (Figura 9). Señale la respuesta incorrecta respecto a la entidad de la paciente: a) Se debe de administrar betabloqueantes en combinación con nitratos intravenosos. b) Se debe de pautar fondaparínux 2,5 mg/d que ha demostrado mejor evolución hospitalaria. c) Se recomienda en este paciente una coronariografía precoz seguida de revascularización coronaria percutánea o quirúrgica. d) Se recomienda administrar estreptocinasa o tecneplase intravenosa. e) Se deben pautar aspirina 75-100 mg y ticagrelor 90 mg/12 horas. En la fibrilación auricular (FA), señale la respuesta INCORRECTA: a) El tratamiento invasivo de la FA se basa en el aislamiento eléctrico mediante ablación de las venas pulmonares. b) La anticoagulación crónica en la FA solitaria está indicada preferentemente en pacientes jóvenes (< 60 años) y sin factores de riesgo. c) El riesgo de accidente cerebrovascular embolígeno es similar en la FA paroxística y en la FA crónica. d) En el tratamiento crónico la digoxina habitualmente es insuficiente para el control de la frecuencia durante el ejercicio. e) La amiodarona es más efectiva en prevenir recaídas en FA y mantener el ritmo sinusal que los fármacos IA y IC. Paciente de 70 años con antecedentes de HTA y diabetes acude por palpitaciones y disnea. ECG: fibrilación auricular con respuesta ventricular a 130 lpm. Está hemodinámicamente estable. ¿Cuál es la actitud inicial más adecuada?. a) Cardioversión eléctrica inmediata. b) Iniciar anticoagulación y control de frecuencia con betabloqueantes. c) Administración de atropina. d) Suspender todo tratamiento y observación. e) Marcapasos definitivo. Varón de 58 años con fibrilación auricular de nueva aparición, inestable con hipotensión y signos de bajo gasto. ¿Cuál es la conducta inmediata?. a) Digoxina IV. b) Anticoagulación oral con acenocumarol. c) Cardioversión eléctrica urgente. d) Betabloqueante oral. e) Amiodarona oral. Varón de 68 años, hipertenso y diabético, consulta por dolor torácico opresivo de 1 hora de evolución, irradiado a brazo izquierdo, acompañado de diaforesis. Se realiza un electrocardiograma que se muestra a continuación: a) Bloqueo completo de rama derecha. b) Bloqueo completo de rama izquierda. c) Bloqueo de rama derecha con hemibloqueo posterior. d) Bloqueo de rama derecha con hemibloqueo anterior. e) Bloqueo AV de segundo grado. Varón de 45 años, sin antecedentes relevantes, consulta por palpitaciones y disnea leve al esfuerzo. Se realiza un electrocardiograma que se muestra a continuación: a) Bloqueo completo de rama derecha. b) Bloqueo completo de rama izquierda. c) Bloqueo de rama derecha con hemibloqueo posterior. d) Bloqueo de rama derecha con hemibloqueo anterior. e) Bloqueo AV de segundo grado. revisar. ¿Cuáles son los canales iónicos cuya alteración en la repolarización ventricular se asocia de forma más directa con la aparición de taquicardia ventricular?. a) Canales rápidos de sodio (INa). b) Canales de calcio tipo L (ICa-L). c) Canales de potasio IKr e IKs. d) Intercambiador sodio-calcio (NCX). Un paciente de 60 años inicia tratamiento con un antibiótico macrólido. Días después presenta síncope y en el ECG se observa un intervalo QT prolongado y taquicardia ventricular polimórfica (torsades de pointes). La alteración principal ocurre en: a) Canales rápidos de sodio (INa). b) Canales de calcio tipo L (ICa-L). c) Canales de potasio IKr. d) Alteración del intercambiador Na /Ca² (NCX).22. e) Intercambiador sodio-calcio (NCX). ¿Cuál de las siguientes situaciones constituye una indicación para considerar implantar un DAI o una TRC en insuficiencia cardíaca?. a) Paciente con IC y FEVI < 50%. b) Paciente con IC y FEVI < 40%. c) Paciente con IC y FEVI < 35%. d) Paciente con IC y FEVI < 25% únicamente. e) Paciente con IC, independientemente de la FEVI. ¿Cuál de las siguientes situaciones constituye una indicación clara de implante percutáneo de válvula aórtica (TAVI)?. a) Paciente de 40 años con estenosis aórtica severa asintomática y bajo riesgo quirúrgico. b) Paciente de 75 años con estenosis aórtica severa sintomática y alto riesgo quirúrgico. c) Paciente de 60 años con insuficiencia mitral severa sintomática. d) Paciente de 80 años con estenosis mitral reumática severa. e) Paciente de 70 años con estenosis aórtica moderada y síntomas leves. Respecto a las indicaciones de TAVI, ¿cuál de las siguientes situaciones NO constituye una contraindicación?. a) Estenosis aórtica severa sintomática con expectativa de vida < 1 año sin beneficio en calidad de vida. b) Anatomía vascular inadecuada para acceso percutáneo seguro. c) Estenosis aórtica severa asintomática en paciente joven con bajo riesgo quirúrgico. d) Estenosis aórtica severa sintomática en paciente de 85 años con riesgo quirúrgico prohibitivo. e) Estenosis mitral reumática severa sintomática. En la ecocardiografía Doppler color de la figura se observa un chorro de regurgitación desde el ventrículo izquierdo hacia la aurícula izquierda durante la sístole. ¿Cuál es la patología más probable?. a) Estenosis mitral. b) Insuficiencia mitral. c) Estenosis aórtica. d) Insuficiencia aórtica. e) Comunicación interventricular. Varón de 70 años, hipertenso, acude por palpitaciones rápidas de inicio súbito. En el ECG se observa un ritmo regular a unos 150 lpm, con ondas en “dientes de sierra” visibles en derivaciones inferiores y QRS estrecho. ¿Cuál es el diagnóstico más probable?. a) Taquicardia sinusal. b) Fibrilación auricular. c) Flutter auricular con conducción 2:1. d) Taquicardia ventricular. e) Taquicardia supraventricular paroxística. Señale la aseveración incorrecta respecto a la fibrilación auricular (FA): a) Un episodio de FA paroxística es aquel autolimitado en la mayoría de los casos de 48 horas. b) La principal etiología de la fibrilación auricular es el envejecimiento. c) Se recomienda iniciar la anticoagulación en la mujer con ≥3 puntos de CHA₂DS₂-VASc y en el varón con ≥2 puntos. d) El método más rápido para restablecer la estabilidad hemodinámica en el caso de la FA es la cardioversión eléctrica. e) Una paciente mujer de 66 años, con insuficiencia mitral severa, diabética y fumadora presentará un CHA₂DS₂-VASc de 4. ¿Cuál de las siguientes es la causa más frecuente de la imagen que se muestra en países desarrollados? Señale la falsa: a) Prolapso de la válvula mitral. b) Degeneración mixomatosa. c) Cardiopatía reumática. d) Alteraciones degenerativas del aparato subvalvular. e) Insuficiencia mitral isquémica. En relación con el tratamiento del síndrome coronario agudo sin elevación del ST (SCASEST), señale la falsa: a) El ácido acetilsalicílico (AAS) es fundamental en el tratamiento inicial. b) Los inhibidores P2Y12 (clopidogrel, ticagrelor, prasugrel) forman parte de la doble antiagregación. c) La anticoagulación con heparina de bajo peso molecular o fondaparinux está indicada. d) El tratamiento invasivo precoz (angiografía/angioplastia) depende del riesgo isquémico. e) El tratamiento trombolítico está indicado para mejorar el cuadro clínico y de esta forma desaparece la agregación plaquetaria. En relación con los inhibidores del cotransportador sodio-glucosa tipo 2 (gliflozinas) en el tratamiento de la insuficiencia cardíaca con fracción de eyección reducida, señale la correcta: a) Están contraindicados en pacientes sin diabetes mellitus. b) Su único efecto clínico es mejorar la glucemia en diabéticos. c) No han demostrado beneficio pronóstico en insuficiencia cardíaca. d) Aumentan la mortalidad cardiovascular. e) Reducen la mortalidad y la hospitalización por insuficiencia cardíaca. El gen SCN5A, que codifica el canal de sodio cardíaco, se ha relacionado con varios síndromes. Indique la FALSA. a) Síndrome de Brugada. b) Síndrome de QT largo tipo 3. c) Bloqueo auriculoventricular progresivo. d) Fibrilación auricular familiar. e) Síndrome de QT corto. En cuanto a las cardiopatías congénitas, indique la falsa: a) Comunicación interventricular/cardiopatía congénita acianótica. b) Comunicación interauricular / una cardiopatía congénita acianótica. c) El ductus arterioso persistente/ cardiopatías congénitas acianóticas. d) La tetralogía de Fallot/ cardiopatía congénita cianótica. e) La coartación de la aorta es una cardiopatía congénita cianótica. Qué marcapaso sería más adecuado para un paciente con con fibrilación auricular permanente de larga evolución y bloqueo auriculoventricular completo sintomático. a) AAI. b) DDD. c) VDD. d) VVI. e) No precisa marcapasos. Qué marcapaso sería más adecuado para un paciente con con bloqueo auriculoventricular completo y ritmo sinusal conservado. Presenta mareos y síncope recurrente. ¿Cuál es el marcapasos más adecuado en este paciente?. a) VVI. b) VDD. c) DDD. d) AAI. e) Sin implante, solo seguimiento clínico. Respecto al tratamiento de la estenosis aortica severa degenerativa, señale la aseveración incorrecta: a) Si el paciente presenta angina o síncope la supervivencia media es de tres años. b) Si el paciente presenta disnea, la supervivencia media es de dos años. c) El riesgo de la intervención es moderadamente elevado. d) El paciente fallece tras la aparición de los síntomas a los 5 años. e) Debe recomendarse recambio valvular a toda estenosis aórtica sintomática. Paciente de 60 años de nacionalidad marroquí que consulta por disnea de esfuerzo de meses de evolución. En el examen físico destaca que la paciente se encuentra rítmica con chasquido de apertura seguido de soplo diastólico de amplia duración en ápex. Se realiza ECG con gradiente medio de 12 mmHg y pico de 30 mmHg. Señale el diagnóstico correcto: a) Estenosis mitral severa. b) Insuficiencia mitral severa. c) Estenosis mitral moderada. d) Insuficiencia mitral moderada. e) Insuficiencia tricúspide. Hombre de 84 años de edad con IC crónica en grado funcional II secundario a cardiopatía isquémica con disfunción sistólica grave no revascularizable, enfermedad renal crónica estadio 3 con el siguiente ECG (Fig14). ¿Cuál de los siguientes fármacos no aporta beneficio al paciente según la evidencia disponible en la actualidad?. a) Betabloqueantes. b) Antagonistas de la angiotensina II. c) Inhibidores de la enzima convertidora de angiotensina. d) Antialdosterónicos. e) Ivabradina. Respecto a la pericarditis constrictiva, señale la respuesta incorrecta: a) Existe u chasquido pericárdico protodiastólico. b) El incremento de la ingurgitación yugular en la inspiración profunda puede estar presente. c) La causa más frecuente de esta entidad es la idiopática, seguido de la uremia y la radioterapia. d) La compresión cardíaca se produce a lo largo de toda la diástole. e) Existe una reducción del llenado del ventrículo izquierdo y del GC. En una situación de IC, el corazón presenta distintos mecanismos adaptativos. ¿Cuál de los siguientes no es correcto?. a) Inhibición del sistema arginina-vasopresina, que genera vasocontricción y retención hidrosalina. b) Activación SN simpático, que aumenta contractibilidad ventricular. c) Desarrollo de hipertrofia miocárdica, para normalizar la sobrecarga de la pared ventricular. d) Incremento de la precarga con incremento de la presión telediastólica. e) Alteraciones en la producción de energía en el miocardio y modificaciones en la amtriz extracelular de los miocardiocitos. Paciente varón de 73 años, dislipémico, con DM en tratamiento con metformina 850 mg. Está diagnósticado de miocardiopatía hipertrófica leve en clase funcional II de la NYHA y que acude a urgencias con una FA de cronología incierta. Para establecer el riesgo cardioembólico con la clasificación de CHADS-VASC; ¿cuál de las siguientes no utilizaríamos para establecer la puntuación?. a) Enfermedad vascular periférica. b) Diabetes. c) Edad>75 años. d) AP de embolia. e) HTA. Paciente varón de 61 años de edad con sobrepeso, HTA y DM. En tratamiento con metformina 850 mg y olmesartan e hidroclorotiazida 40/12.5mg. Refiere disnea desde hace cuatro semanas con dificultad para subir dos tramos de escaleras. En la exploración se observan edemas ligeros con fóvea en MMII: EL ECG muestra hipertrofia ligera de VI con función sistólica conservada. La aurícula izquierda está dilatada con patrón de llenado mitral onda E> onda A (patrón de pseudonormalización): Señale la respuesta incorrecta respecto al tratamiento médico a pautar. a) Si se pautan diuréticos, hay que evitar la reducción excesiva de la precarga. b) Los betabloqueantes adrenérgicos mejoran el llenado ventricular y reducen la FC. c) Los antagonistas del calcio mejoran la distensibilidad, por lo que no estarían indicados. d) Los IECAs y ARA II están indicados porque reducen la hipertrofia y mejoran la relajación ventricular. e) Todas las respuestas son correctas. Respecto al IMCEST (SCACEST), señale la respuesta incorrecta: a) El intervencionismo coronario de rescate está indicado si falla el tratamiento con ticagrelor. b) Durante la fibrinólisis, la reperfusión se detecta por la ausencia de dolor y la presencia de un ritmo ventricular acelerado o descenso de al menos la mitad del ST a los 90 minutos de iniciar el tratamiento. c) La mortalidad global del episodio agudo es del 40% debido a la fibrilación ventricular en la mayoría de los casos. d) La coronariografía está indicada en SCACEST en pacientes ancianos hipertensos severos con AP de hemorragia cerebral. e) La coronariografía es la prueba de elección en el SCACEST con shock cardiogénico. En relación con las taquicardias supraventriculares, señale la respuesta correcta: a) La más frecuente es la taquicardia por reentrada aurículo-ventricular por una vía accesoria. b) La contracción auricular se encuentra con la válvula tricúspide cerrada por la contracción simultánea de ventrículos y aurículas (ondas s visibles en el pulso yugular) y es la típica de la taquicardia auricular. c) El tratamiento de elección de la taquicardia por reentrada intranodal recurrente es la ablación con radiofrecuencia. d) La FA es la segunda taquicardia supraventricular en frecuencia precedida de la taquicardia auricular incesante. e) El masaje del seno carotídeo es útil para revertir un episodio de flutter auricular. Señale la aseveración incorrecta: a) Los pacientes con riesgo intermedio-alto tienen indicación de coronariografía. b) Los SCASET se deben a la obstrucción incompleta de la luz vascular por un trombo. c) Aproximadamente el 23% de los pacientes con SCASET fallecen durante los primeros seis meses. d) En el 15% de los casos, los pacientes no muestran lesiones significativas en la coronariografía y se clasifican como IM II. e) Los pacientes con SCASET son candidatos de AAS, clopidogrel o ticagrelor, heparina de bajo peso molecular, y en caso de alto riesgo, un antagonista de GPIIb-IIIa, además del tratamiento antianginoso. Señale la asociación correcta: a) Insuficiencia mitral -- soplo diastólico aspirativo en decrecendo. b) Estenosis mitral -- soplo diastólico precedido de chasquido de apertura. c) Insuficiencia aórtica -- soplo holosistólico que aumenta con la inspiración. d) Estenosis aórtica -- soplo mesosistólico con clic de apertura. e) Estenosis tricuspídea -- soplo sistólico eyectivo rudo. Paciente que acude con disnea marcada de larga evolución y edemas en MMII. El ECG presentó ritmo sinusal a 75 lpm con hipertrofia biauricular y BIRDHH. La ecocardiografía muestra en la proyección apical de cuatro cámaras la típica imagen de aurículas muy dilatadas con ventrículos de tamaño normal y función sistólica conservada con disfunción diastólica e insuficiencia mitral ligera. El cateterismo cardiaco mostró unas presiones telediastólicas ventriculares muy elevadas y desiguales. ¿Qué es más probable ante estos datos?. a) Miocardiopatía restrictiva por endocarditis de Löffer. b) Miocardiopatía restrictiva. c) Pericarditis constrictiva por presencia de elevadas PTDV y disfunción diastólica. d) Disfunción diastólica por miocardiopatía hipertrófica obstructiva. e) Tanto la miocardiopatía restrictiva como la pericarditis constrictiva son diagnósticos probables ya que ambos provocan una disfunción diastólica. Mujer de 36 años, deportista y sin FRCV, que ha presentado un cuadro catarral hace una semana. Acude al servicio de urgencias por presentar dolor torácico constante, constrictivo, que se irradia a zona supraclavicular y se intensifica en decúbito dorsal. El dolor empeora con el decúbito supino. Señale la respuesta falsa respecto al diagnóstico de esta paciente: a) Es frecuente la presencia de leucocitosis moderada e incremento de marcadores inflamatorios. b) La prueba complementaria más útil para el diagnóstico es el ECG. c) Debe informar a la paciente que la entidad que padece, frecuentemente deriva en un taponamiento cardíaco. d) No existe un tratamiento específico, pero puede indicarse reposo en cama y ácido acetilsalicílico. e) Deben evitarse los anticoagulantes porque su uso puede causar hemorragia en la cavidad pericárdica. Varón con taquicardia, hipotensión e hipoperfusión tisular, en la que se observan los siguientes parámetros: índice cardiaco 1,4 L/min, presión capilar pulmonar 26 mmHg y resistencias vasculares periféricas aumentadas. Presentará los siguientes mecanismos de compensación excepto uno, señálelo: a) Aumento metabolismo anaerobio. b) Redistribución flujo sanguíneo. c) Activación SRAA. d) Aumento extracción de oxígeno a nivel tisular. e) Disminución del tono simpático y de la descarga adrenérgica. El diagnóstico diferencial del taponamiento cardíaco debe realizarse con todos excepto: a) Cor pulmonale agudo. b) Pericarditis constrictiva. c) Infarto de ventrículo derecho. d) Shock cardiogénico. e) Insuficiencia pulmonar moderada. Señale la asociación incorrecta: a) Taquicardia auricular multifocal -- Taquicardia en edad avanzada asociada a EPOC. b) Taquicardia auricular por reentrada sinusal -- Taquicardia paroxística onda P idéntica a la sinusal y sin patología cardíaca habitualmente. c) Taquicardia por reentrada intraauricular -- Taquicardia paroxística, habitualmente sin cardiopatía estructural inducible en el estudio electrofisiológico. d) Taquicardias auriculares automáticas -- Taquicardia paroxística de frecuencia similar a las descargas procedentes del nodo sinusal. e) Taquicardia por reentrada intranodal -- Taquicardia de QRS estrecho paroxística y regular, más frecuente en mujeres. Las cardiopatías congénitas se clasifican en cianóticas y acianóticas; dentro del grupo de las cianóticas se incluyen todas excepto: a) Estenosis subaórtica. b) Comunicación interauricular (CIA). c) Transposición de grandes arterias. d) Comunicación interventricular (CIV). e) Ductus arterioso persistente. Paciente de 82 años que acude a urgencias por síncope. ¿Cuál le parece al diagnóstico a la vista del ECG?. a) Bloqueo AV completo. b) Bloqueo AV de segundo grado. c) FA con respuesta ventricular lenta. d) Disfunción sinusal. e) Síndrome de QT largo adquirido. Paciente varón de 54 años, obeso, fumador y dislipémico que acude al servicio de urgencias por clínica de dolor centrotorácico intenso opresivo irradiado a espalda con disnea asociada de 20 minutos de duración. Se realiza analítica con CK/mb: 2678/628 y troponinas (Tnl: 385). Para estratificar su riesgo se considerarán todas las variables excepto: a) Presencia de extrasistolia ventricular moderada. b) Presencia de angina postinfarto. c) Presencia de Tnl positivas. d) AP de revascularización percutánea o Qx. e) Cambios dinámicos del ST o de la onda T. Dentro de los FR de muerte súbita en el paciente con miocardiopatía hipertrófica no se incluye uno de los siguientes, señálelo: a) AF de muerte súbita. b) Taquicardia ventricular sostenida. c) Presencia de gradiente en el tracto de salida de 20 mmHg con movimiento sistólico anterior (SAM). d) Dos o más síncopes inexplicados en un año. e) Respuesta anormal de la presión arterial durante una prueba de esfuerzo. En el caso de presentarse un paciente con diagnóstico de FA, señale la incorrecta: a) Si el paciente presenta FA persistente, la cardioversión precisará de anticoagulación durante 3 semanas antes del procedimiento y 4 semanas después. b) Si el paciente presenta una FA permanente en los que no se considera adecuado la reversión a ritmo sinusal, deberá establecerse un tto de control de FC. c) Si la duración es <48H, se considera FA de inicio reciente y la cardioversión no precisará terapia anticoagulante. d) Si el paciente presenta FA paroxística, esta se autolimitará a un período de 7 días. e) Si el paciente presenta FA persistente, previo a la cardioversión se puede hacer una ecocardiografía transesofágica, no precisando anticoagulación posterior. Mujer de 56 años, deportista con HTA y DLP que acude a su cardiólogo para el control de su TA. Señale la incorrecta: a) Los antagonistas de la aldosterona inhiben también los receptores mineralocorticoides. b) La asociación de IECAs y ARA II es el primer escalón en el tto de la HTA. b) Los betabloqueantes reducen la activación simpática y disminuyen el trabajo cardíaco. d) Los IECAs son vasodilatadores y reducen la precarga, postcarga y aumentan el GC. e) Los ARA II bloquean selectivamente el receptor AT1, inhibiendo el SRAA. |